Что такое спайки?
Знаете ли Вы, что такое спайки? Как часто Вы обращали внимание на тянущие боли в животе? Знаете ли Вы к каким серьезным осложнениям может привести спаечная болезнь?
Спайки — это тонкие тяжи или перемычки из соединительной (рубцовой) ткани, образующиеся между соседними органами и тканями.
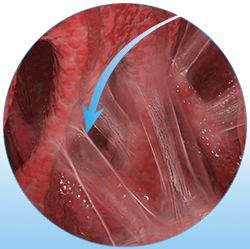 Спаечный процесс приводит к слипанию или сращению соседних органов, что нарушает их функцию и может привести к серьёзным осложнениям.
Спаечный процесс приводит к слипанию или сращению соседних органов, что нарушает их функцию и может привести к серьёзным осложнениям.
В норме внутренние ткани и органы имеют скользкую и влажную поверхность, что позволяет им легко смещаться друг относительно друга при движении тела и физиологических движениях органов (перистальтика).
Спайки могут смещать органы относительно их нормальной локализации, тянуть и перемещать их в новое, неестественное положение.
Причиной образования спаек является воспаление или травма, к которой относится и хирургическое вмешательство.
С помощью спаек организм пытается ограничить распространение инфекции или локализовать воспаления в результате хирургической травмы, блокируя рубцами его очаг. Это естественный процесс заживления, и большинство людей могут просто не знать, есть у них спайки или нет, если не возникло какое-либо серьёзное осложнение.
Спайки в брюшной полости обнаруживают у 8-10% здоровых людей, которым никогда не проводили хирургические вмешательства.
По данным разных исследователей, 67-93% пациентов, перенесших хирургическое лечение, в том числе лапароскопическое, имеют спаечный процесс.
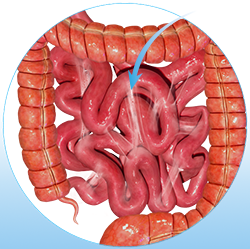
Почему в результате хирургического лечения образуются спайки?
Любое хирургическое вмешательство сопровождается внедрением в организм, разрезом тканей, кровотечением, коагуляцией тканей или наложением швов. Все эти и другие манипуляции сопровождаются:
- травмой тканей в ходе операции;
- воспалением, сопровождающим любое хирургическое вмешательство;
- высушиванием тканей во время оперативного вмешательства, в том числе при лапароскопии;
- контактом тканей с марлей, хирургическими перчатками, шовным материалом, газом при лапароскопии;
- излитием крови и образованием кровяных сгустков.
Нехирургические причины образования спаек
Но не только хирургия является причиной развития спаечного процесса. Существуют и другие причины возникновения спаек:
- травма (даже непроникающее ранение может стать причиной развития спаек);
- внутреннее кровотечение;
- хронические инфекции;
- онкология;
- эндометриоз;
- лучевая терапия;
- перитонеальный диализ у пациентов с ХПН (хроническая почечная недостаточность).
Спайки могут образовываться в любой точке тела.
В зависимости от локализации спаечного процесса и того, какие органы или ткани в него вовлечены, будут отличаться симптомы заболевания и риски, к которым оно может привести.
Адгезии или слипанию подвержены:
- органы брюшной полости и малого таза, покрытые серозными оболочками;
- оболочки спинного и головного мозга;
- полость среднего уха, полость носа и околоносовые пазухи;
- сухожильные влагалища мышц;
- ткани орбиты глазного яблока;
- внутренние слизистые оболочки матки и мочевого пузыря;
- серозные оболочки, покрывающие лёгкие, сердце, выстилающие перикард и средостение и др.
Механизм и последовательность образования спаек:
- повреждение оболочек, покрывающих ткань или орган (серозных, слизистых, соединительно-тканных);
- развитие воспаления в месте травмы;
- отложение в месте воспаления нитей фибрина, являющегося матрицей для формирования и созревания спаек;
- продуцирование клетками фибробластами коллагена (основное вещество соединительной ткани);
- стадия «молодых» сращений (рыхлых спаек) – 7-14 сутки;
- стадия «зрелых» сращений 15-30 сутки.

Некоторые тонкие спайки не вызывают никаких проблем или даже могут рассасываться самостоятельно в течение 3-6 месяцев после хирургического вмешательства.
Однако в ряде случаев спайки остаются, и их развитие продолжается: они становятся грубыми, плотными, очень похожими на рубцы.
Последствия такого спаечного процесса проявляются хронической болью, нарушением функции вовлечённых органов, развитием депрессии, бесплодия и даже такого опасного для жизни осложнения, как кишечная непроходимость (при спаечном процессе в брюшной полости), и др.
Затраты здравоохранения на лечение спаечного процесса весьма значительны. Так, например, в США подсчитали, что ежегодно наблюдается более 300 тыс. случаев спаечной болезни брюшной полости, в 1% случаев выполняется плановое оперативное лечение, в 3% — экстренная лапаротомия. 33% пациентов повторно обращаются в медучреждения с жалобами в сроки от 2 до 10 лет после хирургического вмешательства. Стоимость диагностики и лечения спаечной болезни в 2001 г. в США достигла 5 млрд долларов. При этом противоспаечные средства используются только в 10% случаев от общего количества всех хирургических и гинекологических операций в США. Главная причина: низкая осведомленность врачей и пациентов о противоспаечных средствах и областях их применения.
Нет данных об экономических затратах на лечение спаечной болезни в России. Тем не менее актуальность проблемы и значимость предупреждения развития спаек подчёркивается во всех трудах отечественных хирургов. Применение во время операции противоспаечных барьеров является перспективным направлением развития хирургии. Профилактика спаечного процесса позволит сократить число осложнений у пациентов и затраты здравоохранения на их лечение. Информированность врачей и пациентов о послеоперационном спаечном процессе, его осложнениях и мерах предупреждения позволит консолидировать усилия по предотвращению заболевания.
- Алиев С.Р., Силуянов С.В. Первый опыт применения противоспаечной коллагеновой мембраны при операциях на органах брюшной полости и малого таза. «РМЖ» (Русский медицинский журнал): №13 от 13.07.2015., стр. 789
- Женческий Р.П. Спаечная болезнь. Монография, изд. «Медицина», 1989 г., 190 с.
- Хасанов А.Г., Суфияров И.Ф. Противоспаечные барьеры в абдоминальной хирургии. Клиническая и экспериментальная хирургия, 2011. Электронный научно-практический журнал.
- Becker J.M., Phillips N., Dayton M.T. Preventing Abdominopelvic Adhesions. Practical Strategies and Best Practices // Medscape Education. 2014.
- Esposito A.J., Heydrick S.J., Cassidy M.R., Gallant J., Stucchi A.F., Becker J.M. Substance P is an early mediator of peritoneal fibrinolytic pathway genes and promotes intra-abdominal adhesion formation // J Surg Res. 2013. Vol. 181. Р. 25–31.
- Holmdahl L., Risberg B., Beck D.E., Burns J.W., Chegini N., di Zerega G.S., Ellis H. Adhesions: pathogenesis and prevention-panel discussion and summary // European Journal of Surgery Supplement.1997. № 577. P. 56–62.
- Menzies D, Ellis H: Intestinal obstruction from adhesions – how big is the problem? Ann R Coll Surg Engl 1990; 72: 60–63
- Parker M.C., Wilson M.S., Menzies D. et al: Surgical and Clinical Adhesions Research (SCAR) Group. The SCAR-3 study: 5-year adhesion-related readmission risk following lover abdominal surgical procedures // Colorectal Dis. 2005. V. 7. Р. 551–558.
- Tabibian N., E. Swehli, A. Boyd, A. Umbreen, J.H. Tabibian Abdominal adhesions: A practical review of an often overlooked entity, Annals of Medicine and Surgery 15 (2017) 9-13.